Die FNHTR (febrile, nicht-hämolytisch Transfusionsreaktion, manchmal auch als NHFTR abgekürzt) war früher eine der häufigsten Nebenwirkungen von Bluttransfusionen. In den 80iger und 90iger Jahren des vorigen Jahrhunderts wurde sie bei 0,5 – 1% aller Transfusionen beobachtet. Heute ist diese Nebenwirkung eher selten geworden. Dies liegt vermutlich (zumindest in Deutschland) an der generellen Einführung der Leukozytendepletion von Erythrozytenkonzentraten und Thrombozytenkonzentraten im Jahre 2001.
Ursachen
Grundsätzlich kommen zwei verschiedene Ursachen für die Auslösung einer FNHTR in Frage:
a) HLA-Antikörper
Die FNHTR kann durch eine Antigen-Antikörper-Reaktion von präformierten leukozytären HLA-Antikörpern im Blut der Patientin/des Patienten gegen HLA-Antigene auf der Oberfläche der mit einer Blutkomponente übertragenen Leukozyten ausgelöst werden. So wurde bereits in den 50iger Jahren des letzten Jahrhunderts nachgewiesen, dass es durch die Transfusion buffy coat-haltiger Blutkonserven sehr viel häufiger zu einer FNHTR kommt als durch die Transfusion von Blutkonserven, aus denen der buffy coat entfernt worden war. Zur Bildung solcher HLA-Antikörper kommt es i.d.R. durch
- fetomaternale leukozytäre Übertragung während einer Schwangerschaft bzw. Geburt (vergleichbar der Bildung erythrozytärer Antikörper bei Morbus hämolyticus neonatorum) oder
- durch vorangegangene Transfusionen mit leukozytenhaltigen Blutkomponenten (man geht davon aus, dass die Sensibilisierungsgrenze bei etwa 5 x 106 Leukozyten pro Blutkonserve liegt; d.h. die Wahrscheinlichkeit, solche Antikörper zu bilden ist immer dann relativ hoch, wenn wiederholt Blutkomponenten mit mehr als 5 x 106 Leukozyten transfundiert werden).
Werden leukozytenhaltige Blutkomponenten an HLA-sensibilisierte Patientinnen/Patienten transfundiert, so kann es zu einer Antigen-Antikörper-Reaktion der präformierten HLA-Antikörper im Serum der Patientinnen/Patienten mit den (ggf. vorhandenen) korrespondierenden HLA-Antigenen auf der Oberfläche der übertragenen Leukozyten kommen. Die Folge ist eine Freisetzung von endogenen Pyrogenen aus den transfundierten Leukozyten, die durch ihre zentrale Wirkung im Hypothalamus für die auftretende Symptomatik verantwortlich gemacht werden.
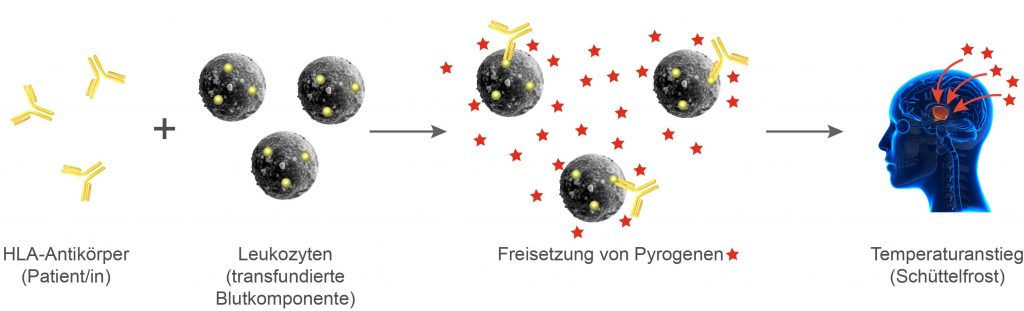
FNHTR-Auslösung durch HLA-Antikörper
Damit dies allerdings zu den klinischen Symptomen einer FNHTR führt, müssen in der transfundierten Blutkomponente in der Regel mehr als ca. 2,5 x 108 Leukozyten vorhanden sein.
Aufgrund der genannten Zahlenwerte ist es leicht verständlich, warum die FNHTR heute sehr viel seltener vorkommt als noch vor 20 Jahren. Seit der generellen Einführung der Leukozytendepletion von Erythrozytenkonzentraten und Thrombozytenkonzentraten in Deutschland liegt die „leukozytäre Kontamination“ dieser Blutkomponenten unter 106 Leukozyten/Blutkonserve. Diese Kontaminationsrate ist sowohl geringer als die o.g. Sensibilisierungsgrenze als auch geringer als die für die Auslösung von Symptomen erforderliche kritische Kontaminationsrate.
Allerdings sollte beachtet werden, dass nicht nur HLA-Antikörper, sondern – wenn auch seltenerer – präformierte thrombozytäre oder granulozytäre Antikörper in der Lage sind, eine FNHTR auszulösen, wenn sich die korrespondierenden Antigene auf der Zelloberfläche der transfundierten Blutkomponenten befinden.
b) BRMs (biological response modifiers) in den Blutkomponenten
Bereits im Jahre 1994 konnte gezeigt werden, dass es einen Zusammenhang zwischen dem Auslösen einer FNHTR und dem Alter der jeweiligen Blutkomponente gibt. Je älter die Blutkomponenten waren, umso häufiger wurde eine FNHTR beobachtet. Man vermutet, dass dies durch die mit dem Alter der Blutkonserve ansteigende Konzentration von BRMs (z. B. IL 1, TNF-alpha, IL-6, IL-8) in den Blutkonserven zusammenhängen könnte.
Während die FNHTR bei der Transfusion von Erythrozytenkonzentraten vorwiegend durch HLA-Antikörper ausgelöst werden, sind bei der Transfusion von Thrombozytenkonzentraten eher die BRMs Ursache einer FNHTR.
Klinik
Die FNHTR ist durch einen Temperaturanstieg um mindestens 1° C meist ca. 30 – 60 Minuten nach Beginn einer Transfusion von Erythrozyten- oder Thrombozytenkonzentraten gekennzeichnet. In seltenen Fällen treten die Symptome auch bis zu 4 Stunden nach Beginn einer Transfusion auf. Meist ist dieser Temperaturanstieg mit einen Kältegefühl und heftigem Schüttelfrost verbunden. Gelegentlich bleibt jedoch ein objektiv messbarer Temperaturanstieg aus und es tritt „nur“ ein Kältegefühl, Frösteln und Schüttelfrost auf. Als Begleitsymptome werden häufig Übelkeit, Kopfschmerzen und andere, eher unspezifische Symptome beobachtet. Hämolysezeichen lassen sich nicht nachweisen.
Wichtig ist zu wissen, dass der klassische Schüttelfrost bei Kleinkindern und Säuglingen meist nicht beobachtet wird, sondern dass hier der Temperaturanstieg häufig von Ruhelosigkeit, Nahrungsverweigerung und gelegentlich sogar einer Diarrhoe begleitet ist.
Auch bei Operationen im Rahmen einer Narkose tritt meist kein Schüttelfrost auf, so dass die FNHTR in diesen Situationen leicht übersehen werden kann.
Diagnostik
Die Entwicklung von Fieber während oder kurz nach einer Transfusion ist nicht auf die FNHTR beschränkt, sondern kommt auch bei anderen Nebenwirkungen der Bluttransfusion vor. Dies macht die klinische Diagnostik in der akuten Situation häufig schwierig. So findet man einen Temperaturanstieg unter anderem auch bei hämolytischen Transfusionsreaktionen, bakteriellen Kontaminationen des transfundierten Blutproduktes, allergischen Reaktionen oder TRALI.
Deshalb sollten – auch wenn die FNHTR in erster Linie eine klinische Diagnose darstellt – immer laborchemische Kontrollen erfolgen, um andere Ursachen möglichst ausschließen zu können. Hierzu gehört eine Hämolysediagnostik des Patienten (z.B. Blutbild, Kalium, LDH, Bilirubin, Haptoglobin) genauso wie immunhämatologische Kontrollen (z.B. direkter Coombstest, Kontrollen der Blutgruppe von Patientin/Patient und Konserve, ggf. Wiederholung der Kreuzprobe) und ggf. mikrobiologische Kontrollen von Patienten- und Konservenblut. Darüber hinaus sollte – zumindest bei wiederholtem Auftreten einer FNHTR – das Serum der Patientin/des Patienten hinsichtlich HLA-Antikörper untersucht werden.
Neben diesen diagnostischen Maßnahmen muss immer die zuständige Blutbank bzw. der Blutspendedienst, der die betroffene Blutkonserve geliefert hat, informiert werden.
Therapie/Prophylaxe
Grundsätzlich gilt als erste Therapiemaßnahme – wie bei allen Nebenwirkungen der Bluttransfusion – der sofortige Abbruch der Transfusion und die Überwachung der Vitalfunktionen der Patientin/des Patienten. Zuzüglich werden meist antipyretische Substanzen, z. B. Paracetamol, eingesetzt (Cave: Acetylsalicylsäurehaltige Medikamente sollten bei bestehender Thromboyztopenie nicht verwendet werden). Nach den persönlichen Erfahrungen des Autors dieser Vorlesung kann in manchen Situationen die (langsame) intravenöse Gabe des Narkoanalgeticums Pethidin (Cave: Kontraindikationen beachten – nicht bei Kindern und Jugendlichen unter 16 Jahren – off-label-use) hilfreich sein. Diese unterbindet den unangenehmen Schüttelfrost meist sehr rasch und führt in der Regel zu einer raschen Besserung der Symptomatik.
Als Prophylaxe der NHFTR empfiehlt sich bei vorsensibilisierten Patientinnen/Patienten die Gabe leukozytendepletierter Erythrozyten- und Thrombozytenkonzentrate, was in Deutschland jedoch ohnehin seit dem 1.10.2001 gesetzliche Vorschrift ist. Im Einzelfall kann – bei wiederholtem Auftreten einer FNHTR – die Prämedikation mit einem Antipyrektikum (z.B. Paracetamol) in Erwägung gezogen werden.
Die Prognose der FNHTR ist in der Regel gut. Meist kommt es zu einer restitutio ad integrum.
