Pathogenese
Die Neonatale Alloimmunthrombozytopenie (NAIT) stellt ein dem Morbus hämolyticus neonatorum (Mhn) vergleichbares Krankheitsbild dar. Sie wird ausgelöst durch mütterliche Antikörper gegen HP-Antigene (HPA) des Kindes. Da es sich bei diesen Antikörpern um IgG-Moleküle handelt, können sie durch die Placenta transportiert werden und – falls die kindlichen Thrombozyten das korrespondierende Antigen tragen – eine Antigen-Antikörper-Reaktion auf der Oberfläche der kindlichen Thrombozyten auslösen. Die Folge ist eine Thrombozytypenie des Feten/Neugeborenen mit allen sich daraus ergebenden klinischen Konsequenzen.
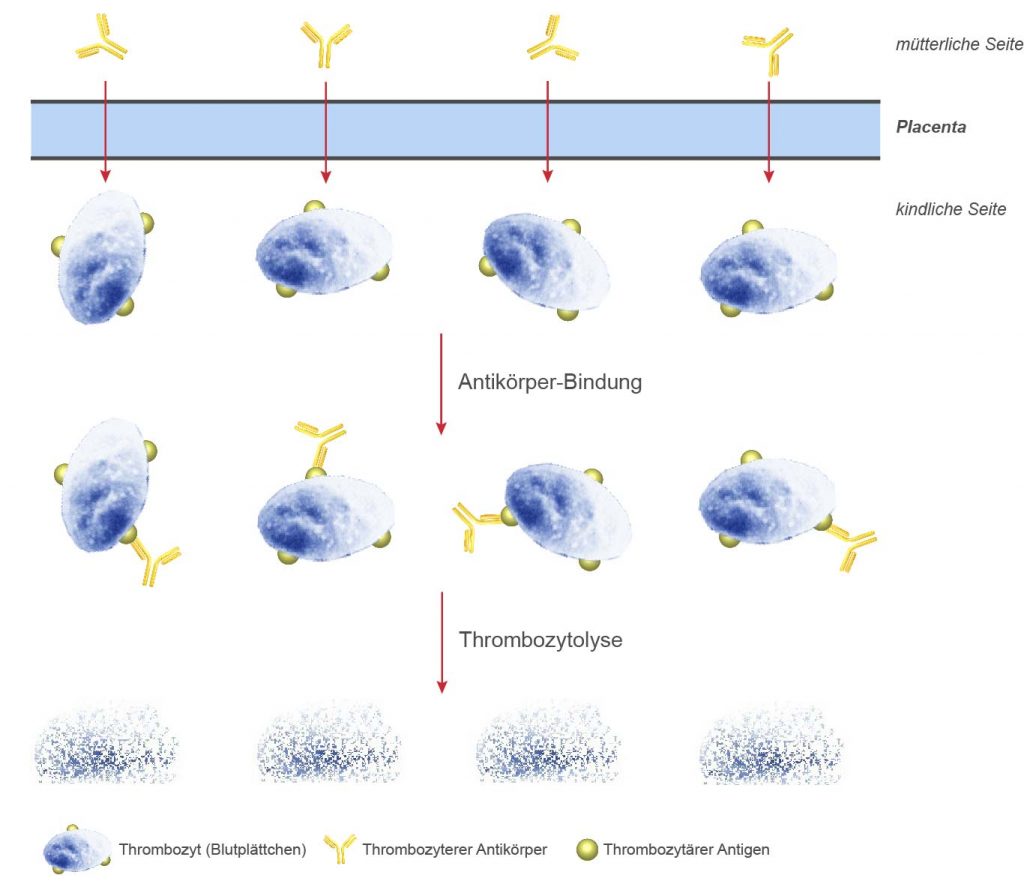
Die Sensibilisierung bei der Mutter erfolgt entweder im Rahmen einer Vorschwangerschaft oder einer Transfusion von Thrombozyten zu einem früheren Zeitpunkt. Allerdings beobachtet man – im Gegensatz zum Morbus hämolyticus neonatorum (Mhn) – nahezu die Hälfte aller NAIT-Fälle bereits während der ersten Schwangerschaft, ohne dass vorher eine Thrombozytentransfusion erfolgt wäre. In diesen Fällen muss man von einer kurzfristigen Sensibilisierung der Mutter nach diaplazentarem Übertritt von kindlichen Thrombozyten in den mütterlichen Kreislauf ausgehen (man weiß, dass bereits in der 16ten – 18ten Schwangerschaftswoche Thrombozyten ausgebildet sind und aus dem kindlichen in den mütterlichen Kreislauf gelangen können).
Klinische Symptome/Diagnostik
Meist wird die Verdachtsdiagnose gestellt, wenn eine vollkommen gesunde Mutter ohne jegliche Hinweise auf eine eigene Blutungsneigung ein Kind mit deutlichen Blutungszeichen zur Welt bringt. Solche Blutungszeichen können Petechien oder Ekchymosen bis hin zu Blutungen aus dem Magen-Darm-Trakt oder aus dem Urogenitaltrakt sein. Gefürchtet sind die cerebralen Blutungen, welche in etwa 10 – 20% der Kinder mit NAIT zu beobachten sind. Häufig verstärken sich die Blutungszeichen noch in den ersten Stunden nach der Geburt. Aber auch bereits während der Schwangerschaft können sich sonographisch beim Feten Hinweise auf eine NAIT ergeben (z.B. fetale cerebrale Blutungen). Die Schwere der Blutungszeichen hängt u.a. von der Spezifität des auslösenden Antikörpers ab. Man weiß, dass sich bei anti HPA 1a-, anti HPA 3a- und anti HPA 2b-Antikörpern besonders schwere Verläufe finden lassen.
Eine Bestimmung der Thrombozytenzahl (entweder postpartal oder beim Feten durch Nabelschnurpunktion) ergibt meist eine ausgeprägte Thrombozytopenie, ohne dass dafür irgendein klinischer Grund (z.B. Sepsis) zu erkennen wäre. Die weiteren Laborwerte sind in der Regel unauffällig. Die Diagnose wird durch den Nachweis von Plättchen-spezifischen Antikörpern (HPA-Antikörpern) bei der Mutter sowie eine gentechnologische Bestimmung der HP-Antigene von Mutter und Vater (und ggf. Kind) erhärtet. Als typische Konstellation findet sich
- ein HP-Antigen bei Vater (und Kind), das die Mutter nicht aufweist
- ein dagegen gerichteter Alloantikörper der Mutter
Ergänzend sollte ein sog. „thrombozytärer Crossmatch“ (Kreuzprobe zwischen mütterlichem Serum und väterlichen Thrombozyten) durchgeführt werden.
Am häufigsten finden sich Antikörper der Spezifität Anti-HPA 1a (75 – 80% der Fälle); seltener sind Antikörper der Spezifität Anti-HPA 5b (15 – 20% der Fälle). Andere HP-Antikörper spielen in weniger als 5% der Fälle eine Rolle. Man muss jedoch bei der Diagnostik beachten, dass sich die Antikörper manchmal dem Testnachweis entziehen, sodass ein negativer Antikörpernachweis bei der Mutter nicht unbedingt die Diagnose NAIT ausschließt.
Die zur Diagnostik angewendeten Testmethoden – insbesondere zur Antikörperbestimmung – sind wegen des hohen Aufwands nur in wenigen Spezial-Laboratorien verfügbar und nehmen meist auch eine gewisse Zeit in Anspruch. Daher kann man in der Regel mit dem Therapiebeginn bei Verdacht auf eine NAIT nicht auf das Ergebnis warten, sondern muss die Therapieentscheidung aufgrund klinischer Kriterien stellen. Hier spielt insbesondere der Ausschluss anderer Gründe für eine kindliche Thrombozytopenie (z.B. Sepsis, Plazentainsuffizienz, perinatale Asphyxie) eine wichtige Rolle. Erschwerend kommt hinzu, dass ein negatives Test-Ergebnis einer HPA-Antikörperbestimmung eine NAIT nicht mit Sicherheit ausschließt (s. oben).
Grundsätzlich sollte bei einer Thrombozytopenie des Kindes ohne erkennbare andere Ursache immer an eine NAIT gedacht werden.
Häufigkeit
Die Häufigkeit der NAIT liegt über der des Rhesus-bedingten Mhn. Man rechnet mit einer Inzidenz schwerer Fälle von 1:1000 bis 1:5000 Geburten (cerebrale Blutungen ca. 1:15 000 Geburten). Fälle mit leichterer Thrombozytopenie ohne Blutungsneigung dürften sehr viel häufiger sein, werden aber meist nicht erkannt. Da nicht bei jedem symptomfreien Neugeborenen routinemäßig die Thrombozytenzahl bestimmt wird, werden Fälle ohne ausgeprägte Blutungssymptomatik i.d.R. übersehen.
Therapie
Post partum
Therapie der Wahl post partum ist die Transfusion von möglichst AB0-identischen und HPA-kompatiblen Apherese-Thrombozytenkonzentraten. HPA-kompatibel bedeutet, dass die Spenderin/der Spender des Apherese-Konzentrates das zum Antikörper der Mutter korrespondierende HP-Antigen nicht trägt (Beispiel: Mutter anti HPA-1a, Spenderin/Spender HPA-1a negativ). Indikation zur Transfusion sind in der Regel Blutungszeichen des Kindes. Weist das Kind keine Blutungszeichen, sondern „nur“ eine Thrombozytopenie auf, so wird in der Regel bei reifen Neugeborenen bei Werten unter 30 000 Thrombozyten/µl, bei Frühgeborenen bei Werten unter 50 000 Thrombozyten/µl prophylaktisch transfundiert. Ausnahmen von dieser Regel entsprechend der jeweiligen individuellen klinischen Situation sind natürlich möglich.
Allerdings sind in den seltensten Fällen HPA-kompatible Thrombozytenkonzentrate jederzeit problemlos verfügbar. Zum einen erfordert die HPA-Diagnostik von Mutter, Vater und Kind meist eine gewisse Zeit (s. oben), zum anderen stehen nur an wenigen Zentren HPA-typisierte Thrombozytenspenderinnen/Thrombozytenspender regelmäßig zur Spende bereit. Deshalb ist es immer wieder erforderlich, auf eine alternative, rasch verfügbare Therapie auszuweichen. In solchen Fällen können
a) wenn verfügbar auch ohne Kenntnis des mütterlichen Antikörpers HPA 1a-negative Thrombozytenkonzentrate transfundiert werden (der häufigste, eine NAIT auslösende Antikörper ist anti-HPA 1a !)
b) wenn keine anti-HPA 1a-negativen Thrombozytenkonzentrate zur Verfügung stehen, HPA-unausgetestete Thrombozytenkonzentrate transfundiert werden (auch in solchen Fällen sind Thrombozytenanstiege im peripheren Blut der Kinder beschrieben).
Keinen Effekt hat die Gabe von Steroiden und auch von der alleinigen Gabe von Immunglobulinen wird allgemein abgeraten.
Pränatales Management
Grundsätzlich sollten alle Schwangere mit belastender Anamnese (z.B. NAIT bei früherer Schwangerschaft, bekannter thrombozytärer HPA-Antikörper) in einem möglichst heimatnahen Zentrum mit entsprechender Erfahrung betreut werden. In solchen Fällen kann bei der Mutter – beginnend ab der 20ten Schwangerschaftwoche – eine Prophylaxe mit i.v.-Immunglobulinen (wöchentlich 1g/kg Körpergewicht i.v.) durchgeführt werden [Cave: off-label-use]. Nachteil dieser Therapiemethode ist, dass sie zwar relativ häufig (ca. 70 %), aber nicht immer zum Erfolg führt. Vorteil ist, dass sie schnell, einfach und relativ risikoarm durchführbar ist.
Eine Alternative dazu stellt die regelmäßige Nabelschnurpunktion und – falls erforderlich – die intrauterine Transfusion von kompatiblen Thrombozytenkonzentraten dar. Die transfundierten Thrombozyten dürfen natürlich das zum Antikörper der Mutter korrespondierende HP-Antigen nicht tragen. Diese Methode ist jedoch mit hohen Risiken behaftet und wird deshalb nach Möglichkeit vermieden bzw. nur in speziellen Fällen angewandt.
In jedem Falle ist eine enge fetale Überwachung notwendig. Die Entbindung erfolgt – in Abhängigkeit von der Risikosituation – in der Regel mittels Sectio caesarea und unter Bereitstellung HPA-kompatibler Thrombozytenkonzentrate, um notfalls rasch transfundieren zu können.
